Copyright © | Her Hakkı Saklıdır.
Vücudumuzu ayakta tutan kemikler, hareket ettiren kaslar ve bunları birbirine bağlayan
dokularda (bağlar, yağ dokusu, damarlar)
meydana gelen anormal büyümelerdir. Bu kitlelerin büyük bir kısmı iyi huylu (benign) olup hayati tehlike yaratmazlar.
Ancak bir kısmı kötü huylu (malign) yani kanser
(Sarkom) olabilir. Ortopedik onkolojinin alanı;
bu ayrımı yapmak ve doğru tedaviyi uygulamaktır.
Diğer bir grup da metastatik tümörlerdir. Yani başka bir organdaki tümör, kemik veya
yumuşak dokuya metastaz yapmış, yayılmıştır. 40 yaş üstünde en fazla görülen kemik
tümörleri metastatik kemik tümörleridir.
Bu tümörler bazen çok sessiz ilerler, bazen ise net sinyaller verir.
Ele Gelen Kitle (Şişlik): Vücudun herhangi bir yerinde (kol, bacak, sırt) giderek büyüyen, sert veya yumuşak bir şişlik fark edilmesi.
Ağrı: Özellikle geceleri artan, istirahatle geçmeyen ve ağrı kesicilere zor yanıt veren derin kemik ağrıları önemlidir. Çocuklarda "büyüme ağrısı" ile karıştırılmamalıdır.
Sebepsiz Kırıklar: Kemiğin tümör tarafından zayıflatılması sonucu, basit bir çarpmayla veya hiç darbe almadan kemiğin kırılması (Patolojik Kırık).
Diğer pek çok kanser türünün aksine (sigara-akciğer kanseri ilişkisi gibi), kemik ve yumuşak doku tümörlerinin kesin bir sebebi genellikle yoktur.
Genetik Yatkınlık: Bazı nadir sendromlar riski artırabilir.
Geçmiş Radyasyon Öyküsü: Başka bir hastalık nedeniyle yıllar önce alınan radyoterapiler.
Önemli Not: Halk arasında yaygın inanışın aksine, bir yere çarpmak veya düşmek tümöre sebep olmaz. Ancak travma, orada zaten var olan sessiz bir tümörün fark edilmesini sağlayabilir.
Bu süreçte hata payına yer yoktur. "Multidisipliner" (Ortopedi, Radyoloji, Patoloji, Onkoloji) bir yaklaşım şarttır.
Görüntüleme: Röntgen ilk adımdır. Kemik detayları için Tomografi (BT), yumuşak doku yayılımı için Manyetik Rezonans (MR) mutlaka çekilir. Tüm vücut taraması için PET-CT gerekebilir.
Biyopsi (Altın Standart): Tanıyı kesinleştiren işlemdir. Kitlenin iyi mi kötü mü olduğunu anlamak için parça alınır.
Kritik Kural: Biyopsi, mutlaka o tümörün asıl ameliyatını yapacak olan, bu konuda deneyimli ortopedik onkolog tarafından planlanmalı ve yapılmalıdır. Yanlış yapılan bir biyopsi, kurtarılabilecek bir uzvun kaybına yol açabilir.
Tedavi planı tümörün türüne, yerine ve evresine göre tamamen kişiye özel çizilir.
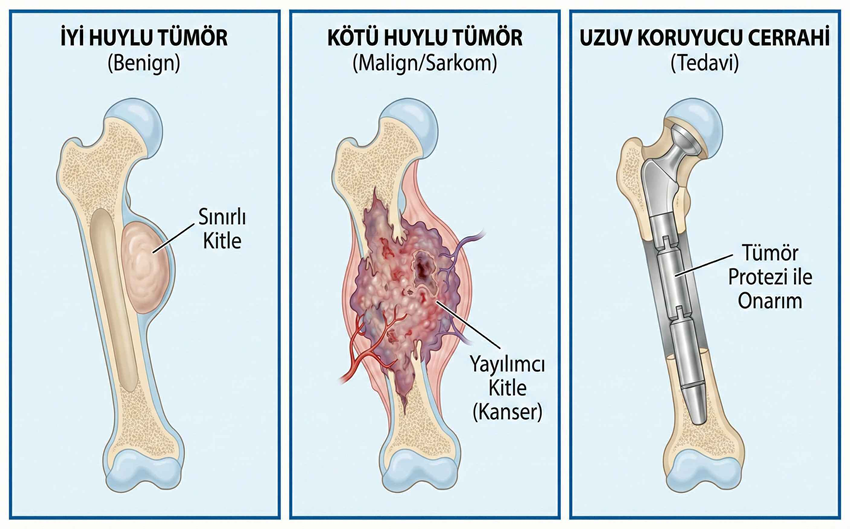
İyi Huylu Tümörler: Genellikle sadece takip edilir veya ağrı yapıyorsa/büyüyorsa basit bir cerrahi ile çıkarılır.
Kötü Huylu Tümörler (Sarkomlar): Bir ekip işidir. Genellikle cerrahi öncesi veya sonrası Kemoterapi (ilaç tedavisi) ve bazen Radyoterapi (ışın tedavisi) gerekir. Amaç önce tümörü küçültmek ve vücuda yayılmasını önlemektir.
Kötü huylu tümörlerde cerrahın amacı, tümörü "temiz sınırlarla" (geride hiç hastalıklı doku bırakmadan) çıkarmaktır.
Uzuv Koruyucu Cerrahi: Eskiden bu tür kanserlerde sıkça yapılan amputasyonlar (uzvun kesilmesi), günümüzde yerini büyük oranda bu yönteme bırakmıştır. Tümörlü kemik çıkarılır, yerine özel "Tümör Protezleri" veya kemik nakilleri yapılarak kol veya bacak kurtarılır, fonksiyonu korunur.
"Vücudunuzda yeni çıkan veya büyüyen bir şişliği asla 'yağ bezesidir' diyerek ihmal etmeyin. Özellikle çocuk ve gençlerde istirahatle geçmeyen gece ağrılarını ciddiye alın. Ve en önemlisi; kas-iskelet sisteminde şüpheli bir kitle varsa, biyopsi dahil hiçbir işlem yaptırmadan önce mutlaka bir Ortopedik Onkoloji uzmanına başvurun. İlk dokunuş hayat kurtarır." 5 cm den büyük, derinde yerleşmiş, hızlı büyüyen ve MR da homojen olmayan görüntü veren ve contrast maddeyi çok tutan tümörlerin malign (kötü huylu) olma ihtimali daha yüksektir.
Biyopsi yapmak tümörü yayar mı? Eğer biyopsi, bu konuda deneyimsiz kişilerce ve yanlış bir teknikle yapılırsa evet, tümör hücrelerini sağlıklı dokulara bulaştırma riski vardır. Bu yüzden biyopsinin, ameliyatı yapacak ekip tarafından planlanması hayati önem taşır. Doğru yapılan biyopsi hastalığı yaymaz, hayat kurtarır.
Unutmayınız, cerrahi sonuçlar kişiden kişiye farklılık gösterebilir!
"Sağlığınız bizim için değerlidir."
Copyright © | Her Hakkı Saklıdır.